Nella terza puntata dell’inchiesta sull’architettura manicomiale presentiamo le interviste ai protagonisti e le nuove progettualità di punta in Italia e all’estero
LEGGI LE ALTRE PUNTATE DELL’INCHIESTA
La cultura psichiatrica e giuridica cambia dopo l’approvazione della Legge 180/1978, meglio conosciuta come Legge Basaglia, dal nome del suo ispiratore. A quarant’anni dalla sua emanazione, si rinnova il confronto tra le discipline: architettonica, psichiatrica, politico-legislativa e, non ultima, giudiziaria.
Nonostante la visione innovativa di Franco Basaglia, che promosse la revisione degli istituti di cura e la creazione di nuove strutture sul territorio, ci chiediamo oggi: dopo la riforma della cultura psichiatrica e la chiusura dei manicomi, a che punto è la rete dei servizi per le persone affette da disturbi mentali e anche per quelle ree, a cui è applicata dalla Magistratura la misura di sicurezza detentiva in casa di cura e contenzione?
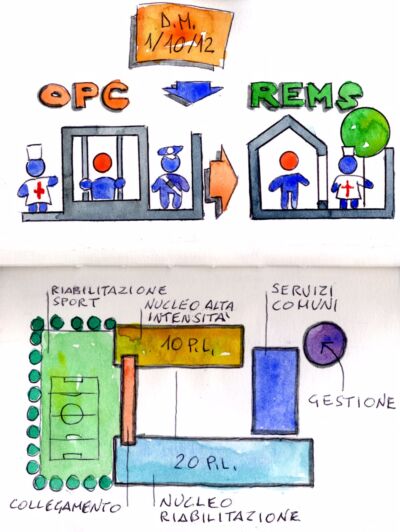
La chiusura degli Ospedali psichiatrici giudiziari (OPG) avvenne a seguito dei lavori di una Commissione d’inchiesta del Senato, che nel 2011 denunciò le condizioni disumane degli OPG italiani e determinò le condizioni per le Leggi 9/2012 e 81/2014. Il primo OPG per la custodia, e teoricamente la cura, nasce in Italia nel 1876. Si trattava quindi di strutture oramai datate perchè pensate per la custodia piuttosto che per l’assistenza.
Così, l’aggiudicazione, nel 2017, dell’appalto da 5 milioni per la costruzione della prima Residenza per l’esecuzione delle misure di sicurezza (REMS) a Reggio Emilia segna un importante successo della Legge 9/2012 che aveva previsto la dismissione, entro l’1 aprile 2015, dei sei OPG di Reggio, Aversa (Caserta), Montelupo Fiorentino (Firenze), Barcellona Pozzo di Gotto (Messina), Napoli e Castiglione delle Stiviere (Mantova). Una volta realizzate le 21 REMS previste, una per ogni Regione di esclusiva competenza dell’ASL territoriale, costituiranno quell’innovativa rete di strutture già auspicata da Basaglia. È quindi l’inizio di un cambiamento profondo che non si limita a sostituire gli OPG con le REMS, ma esprime la volontà di estendere alle persone che hanno riconosciuto un problema psichiatrico, anche se hanno commesso un reato, lo stesso diritto all’assistenza degli altri cittadini.
Ma quale assistenza e quali strutture sono disponibili per il paziente psichiatrico in Italia? Il confronto con lo scenario europeo rivela ancora una certa arretratezza nel nostro Paese, come dimostrano i due esempi di Centri di salute mentale in Inghilterra e Danimarca, dove la presenza di centri territoriali e di ospedali psichiatrici di bacino regionale è invece molto diffusa e avanzata. Ancora molto resta quindi da realizzare per questo tipo di pazienti, e molto resta da studiare dal punto di vista dei criteri progettuali che necessitano di nuovi investimenti e approcci specifici.
LE INTERVISTE
 Carlo Piazza, primario di Psichiatria della REMS di Nogara
Carlo Piazza, primario di Psichiatria della REMS di Nogara
Il futuro degli Ospedali psichiatrici giudiziari
—
Perché nasce la volontà di chiudere gli OPG?
A seguito di una visita in diversi OPG dell’onorevole Ignazio Marino da cui è scaturita un’ondata mediatica reattiva che ha portato ad una lunga riflessione politica, giuridica e psichiatrica sulle condizioni in cui versavano, spesso caratterizzate da sovraffollamento, trascuratezza e maltrattamenti. Ne è seguita la Legge 81 del 2014, che oltre alla loro chiusura ed all’apertura di almeno una REMS per Regione ha disposto la fine del cosiddetto “ergastolo bianco”, e cioè l’obbligo di dimissione e di attuazione d’un percorso sociale o terapeutico alternativo dopo la fine della pena, per ogni paziente.
Le REMS restano comunque un passaggio e non una fase conclusiva del percorso assistenziale. Ritiene la rete delle strutture sul territorio adeguata ad integrare questo percorso?
Non ancora: è importante dare una risposta adeguata al sovraffollamento delle carceri e delle stesse REMS, anche a causa dell’eccessivo ingresso di persone con giudizio provvisorio; sarebbe utile creare delle Unità psichiatriche penitenziarie per provvisori e delle Residenze sanitarie per persone con bassa-media pericolosità, lasciando alle REMS quelle con alta-media e con valutazione definitiva.
Oggi esse sono parzialmente rappresentate da Comunità terapeutiche private convenzionate, che ospitano anche pazienti non autori di reato.
Ma anche la prassi di risolvere i problemi “dalla coda invece che dall’origine” potrebbe essere sostituita da un incremento delle attività e risorse territoriali, nel senso di una maggiore attenzione alla prevenzione ed all’investimento sul personale sanitario e giuridico piuttosto che su risposte basate solo su strutture murarie.
—
All’interno di una REMS come si gestiscono le varie tipologie di ospiti (dai più gravi ai meno gravi)?
La tipologia mista delle patologie e delle gravità comportamentali rende spesso problematica la loro gestione: nella REMS del Veneto i due moduli separati, che ospitano venti persone ciascuno, permettono passaggi di piano a seconda delle situazioni e dei livelli riabilitativi; inoltre la presenza di tre camere chiamate “di decompressione” perché particolarmente attrezzate, fonoassorbenti e confortevoli, permette il trattamento di episodi gravi di agitazione psicomotoria con modalità di contenimento solo ambientale che rispetta dignità ed incolumità del paziente. Anche lo spazio esterno a disposizione e il personale psico-socio-educativo sono strumenti idonei ad ottenere detenzione, contenimento e riabilitazione con effetti terapeutici molto positivi, anche attraverso esperienze sportive e lavorative.
Come si svolgono le attività di recupero e che tipo di effetti curativi ci possiamo aspettare?
Ci sono attività interne ed esterne. I pazienti vengono gestiti all’interno ed accompagnati all’esterno dagli operatori dell’equipe terapeutica (medici psichiatri psicoterapeuti, psicologi psicoterapeuti, assistenti sociali, educatori, tecnici della riabilitazione psichiatrica, dottori in scienze infermieristiche, infermieri professionali ed operatori sociosanitari), usufruendo di permessi giudiziari. Le attività di cura sono psicoterapie individuali e di gruppo, uscite socializzanti e rieducative, attività fisiche, dietoterapie, attività artistiche e lavorative. Gli effetti curativi sono legati alle terapie farmacologiche e psicologiche, alla detenzione, alle capacità relazionali, al recupero di contatto adeguato con la realtà, di competenze, risorse naturali ed autostima.
Come si preannuncia il necessario periodo di “transizione”? È comunque ottimista sul futuro delle REMS?
La transizione, pur difficile e lunga, potrà essere molto positiva se sarà realmente e completamente condivisa da tutti gli attori coinvolti (sanità, giustizia, politica), con importanti investimenti culturali ed economici, tenendo presente che quanto si spende oggi potrà essere recuperato nel lungo periodo con l’acquisizione di condizioni di maggiore benessere psicologico e sociale.
—
—
 Roberto Malfatti, Politecnica Ingegneria e Architettura, progettista delle REMS di Reggio Emilia e Nogara (VR)
Roberto Malfatti, Politecnica Ingegneria e Architettura, progettista delle REMS di Reggio Emilia e Nogara (VR)
REMS: il modello ambientale
—
Quali sono le differenze progettuali tra la vecchia “cella” degli OPG e il nuovo alloggio nelle REMS?
L’impronta culturale di tutte le attività che vengono svolte all’interno di una REMS sottintende principi, oltre che di cura, di recupero dei soggetti presenti, pertanto gli aspetti umanizzanti degli spazi a disposizione risultano fondamentali per il supporto psicologico che possono esprimere; in questo senso il nuovo alloggio, a differenza della cella, avrà le dimensioni e le caratteristiche di un mini appartamento con un singolo posto letto, ampie vetrate di sicurezza – ma prive di sbarre – e finiture di qualità.
Da un punto di vista funzionale, con quale logica avete organizzato le relazioni tra ospiti e personale sanitario?
L’ospite, a parte la dimensione privata che ottiene nel proprio alloggio, ha diverse possibilità di relazione in molteplici spazi comuni: sia all’interno che all’esterno della struttura sono infatti presenti ambienti ricreativi; inoltre, all’interno troviamo ancora laboratori per attività formative, spazi didattici e luoghi dove poter assistere o partecipare a spettacoli aperti al pubblico.
Come si gestiscono i problemi di sicurezza?
La REMS è a tutti gli effetti una struttura detentiva e la sua gestione totale viene demandata al personale sanitario che la amministra, compresa la sicurezza; quindi, gli spazi sia interni che esterni non consentono la possibilità di potersi allontanare. Oltre alle barriere fisiche, sostanzialmente molto mitigate, esistono diversi sistemi elettronici e visivi che permettono il controllo costante di tutti gli ambienti 24 ore su 24.
Su quale modello architettonico si basa la progettazione delle REMS?
Attualmente non esistono ancora in Italia modelli di nuove strutture analoghe alle quali far riferimento: la REMS di Reggio Emilia sarà la prima ad essere realizzata, altre sono ancora in fase di progettazione. Sotto il profilo architettonico risultano essere dei piccoli edifici a due piani, visto che ospitano al massimo 30 pazienti, connotati da 3 macrospazi funzionali: quello destinato alle residenze, quello riferito alle attività di cura e recupero e quello amministrativo. Tutti questi ambienti in genere vengono organizzati planimetricamente attraverso un sistema a corte centrale che consente di poter svolgere anche delle attività all’aperto.
—
—
 Alessandro Uras, Politecnica Ingegneria e Architettura, architetto
Alessandro Uras, Politecnica Ingegneria e Architettura, architetto
I Centri di salute mentale in Italia
—
Dopo la Legge Basaglia e la chiusura dei manicomi, dove è gestita oggi la cura del paziente psichiatrico in Italia?
Le persone con disabilità mentali sono state accolte in case-famiglia o, nei casi più gravi, in strutture di lungodegenza specializzate. L’obiettivo è quello di limitare, per quanto possibile, l’ospedalizzazione e la segregazione a favore di strutture protette e Centri di salute mentale; questi ultimi forniscono un servizio mirato a cadenze calibrate sull’esigenza del paziente.
Siete tra i più noti progettisti sanitari e visitate centri sanitari nel nord Europa. Quali differenze di approccio progettuale ha rilevato con le strutture italiane?
I recenti viaggi studio promossi da Politecnica a livello internazionale hanno evidenziato un approccio evoluto e “multisensoriale”. La tendenza è quella di pensare a complessi edilizi contenuti, a dimensione familiare: l’organizzazione per piccoli gruppi genera infatti valori importanti quali l’intimità nei rapporti con gli altri e con lo spazio circostante, possibilità di personalizzazione dell’ambiente domestico, indipendenza di vita e benessere percepito. A tale scelta di base sono abbinati locali per attività dedicate a valori importanti quali il recupero della capacità cognitiva (stanze della memoria), terapie occupazionali (stanze per la sollecitazione dei sensi), l’ambientazione spaziale tematica (locali che simulano la spiaggia, la montagna etc.).
Quali sono i criteri progettuali per i Centri di salute mentale oggi in Italia?
Le tendenze progettuali italiane sono rivolte verso soluzioni in cui la qualità dei materiali e le scelte organizzative favoriscano sia l’utenza in termini di riconoscibilità spaziale, orientamento e comfort, sia il personale sanitario. Su questo fronte un grande impulso è dato dall’impiego delle modalità promosse dalla metodologia BIM, nella quale Politecnica ha puntato ormai da un decennio; tale approccio consente infatti, in fase finale, di ottimizzare la fase gestionale di space management e di riduzione degli sprechi (lean thinking) lungo il ciclo di vita dell’opera realizzata.
Cosa vorrebbe migliorare, dal punto di vista progettuale, per le strutture psichiatriche ai vari livelli d’intensità di cura?
Le recenti normative in ambito psichiatrico recepiscono senza dubbio la necessità di un’organizzazione “familiare” delle strutture. A titolo di esempio, la normativa sulle REMS (Decreto 1 ottobre 2012) prevede nuclei con un massimo di 20 posti letto, a mio parere ancora troppi per favorire l’interscambio ed il benessere. Un aspetto decisamente migliorabile è inoltre quello riferibile alle aree verdi, troppo spesso escluse dal processo progettuale o comunque limitate ad interventi poco convincenti. Anche sotto questo punto di vista l’esperienza internazionale insegna: gli healing gardens, assieme alle terapie alternative della pet therapy, dell’arte-terapia e simili rappresentano infatti un valore aggiunto determinante nel percorso di cura e riabilitazione del paziente.
I PROGETTI
REMS di Reggio Emilia
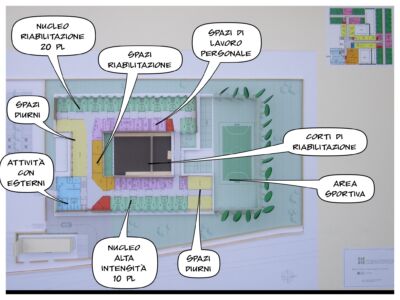
Superato il concetto di “cella”, la REMS si presenta come una residenza psichiatrica ma con maggiori esigenze di sicurezza. L’area lungo via Montessori ospiterà la prima REMS che prevede circa 3.490 mq di spazio funzionale organizzato in 4 macroaree funzionali collegate tra loro e dedicate a:
- Struttura spazi comuni con zone di coordinamento, di servizio e riabilitativo;
- Struttura residenziale con 20 posti letto su un unico piano per la “riabilitazione uomini”;
- Struttura residenziale ad “alta intensità” con 10 posti letto su un unico piano;
- Struttura gestionale e amministrativa.
Dal punto di vista architettonico, il progetto prevede intonaci cromatici, tetti piani e grandi superfici vetrate che favoriscano il rapporto visivo con il paesaggio circostante.
Luogo: Reggio Emilia
Committente: Azienda Unità Sanitaria locale di Reggio Emilia (RUP: Ing. Roberto Bonacini)
Gruppo di lavoro AUSL: Aspetti sanitari: Dr. Gaddo Maria Grassi, Dr.ssa Valeria Calevro, Giuliano Bertolini, Dr.ssa Mariagrazia Fontanesi, Dr.ssa Sara Delmonte. Aspetti tecnici: Ing. Simona Vallicelli, Ing. Maria Carubbi, Ing. Giovanni Morini, Ing. Lorenzo Gazzini, P.I. Rossano Magnani
Progetto: Politecnica Ingegneria e Architettura, CairePro
Cronologia: 2015 – in corso
Importo lavori: € 5.000.000
—
—
REMS di Nogara (Verona)
La struttura, per 20 pazienti, è stata pensata come un nucleo autonomo di edifici e spazi connessi, con un’impronta planimetrica chiara e perimetrata, dai caratteri formali ben delineati. A partire dall’ubicazione del progetto preliminare a base di gara, lo sviluppo si è orientato a manufatti lineari e sequenziali, evitando disposizioni ad anello o a corte e su più livelli (che rappresentano un problema di gestione della sicurezza dei pazienti). La parte residenziale dell’edificio è pensata nella forma e nella funzionalità di un padiglione monopiano, flessibile e trasformabile, costruito sul “nucleo” dell’alloggio del paziente. L’edificio storico è restaurato e riadattato per le funzioni di supporto alla nuova REMS.
Luogo: Nogara, VR
Committente: Azienda ULSS 9 Scaligera, Verona
Progetto: Politecnica Ingegneria e Architettura con CairePro
Cronologia: 2018 progetto
Importo lavori: € 6.275.000
—
Clinica psichiatrica Radboudumc, Nimega (Olanda)
Dopo venticinque anni di attività, la clinica del dipartimento psichiatrico dell’ospedale universitario di Radboudumc non è stata più in grado di rispondere alla visione e alle aspettative di cura. Il progetto di recupero ha trasformato la vecchia clinica in un centro di cura e ricerca psichiatrica sostenibile e innovativo per pazienti con complesse condizioni psichiatriche e fisiche. La clinica si è trasformata da spazio angusto e buio in luogo accogliente, luminoso e aperto con differenziati livelli di privacy. Un ambiente terapeutico che collabora alla cura e al benessere dei pazienti che possono essere anche lungodegenti. La clinica offre 27 camere singole con bagno privato e servizi di “rooming-in”. Il reparto offre unità di cure intensive, ognuna con il suo spazio di relazione, pranzo e affacci verso il verde. Completano l’intervento una reception, uffici, spazi di supporto, sale per il personale e per madri e bambini.
Luogo: Nimega, Olanda
Committente: Ospedale Universitario di Radboudumc
Progetto: EGM Architects; Acustica: Mook, Peutz; Impianti: Deerns, Cofely, Kuijpers Installaties, Oss, Oisterwijk; Landscape designer: Copijn; Strutture: Aronsohn, Rotterdam; Interior Design: Suzanne Holtz Studio; Evidence Based Design: Gouda, Oazis
Cronologia: 2010 fine lavori
Importo opere: € 3.500.000
—
—
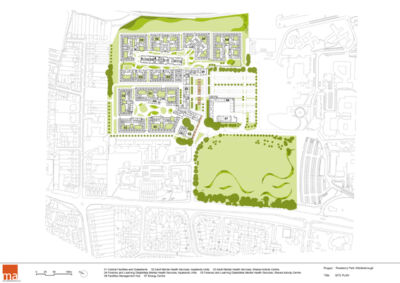
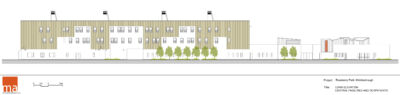
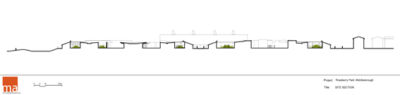
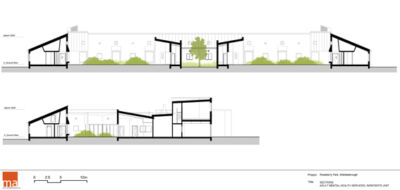
Clinica Psichiatrica Roseberry Park, Middlesbrough (Regno Unito)
Roseberry Park è un campus da 312 posti letto per persone affette da malattie mentali e disabilità di apprendimento, che comprende anche un reparto giudiziario. Il complesso, costruito accanto al preesistente St. Luke’s Hospital oramai demolito, si trova all’interno di un contesto paesaggistico che offre vantaggi sia per l’attività di cura che di sicurezza. I benefici terapeutici del contatto con la natura sono scientificamente dimostrati e si sostanziano in una sequenza di reparti collegati da cortili e healing gardens dove ogni paziente può avere facilmente accesso. L’organizzazione planimetrica è concepita come un “villaggio” che offre molta flessibilità perché gli spazi sono gestiti in cluster di piccole unità, corridoio singolo e scala ridotta. La separazione tra i reparti per i pazienti ordinari e per i criminali è ottenuta attraverso singoli blocchi di servizio che possono essere rifunzionalizzati a seconda delle richieste specifiche. Tale layout distributivo è stato giudicato molto efficace, efficiente e, soprattutto, umanizzato. L’ospedale diventa così una piccola comunità integrata con il paesaggio che contribuisce al benessere degli utenti.
—
Committente: Laing O’Rourke with Tees, Esk and Wear Valleys NHS Foundation Trust
Luogo: Middlesbrough, UK
Progetto: MAAP (Medical Architecture Australasia Pacific)
Strutture: WSP
Cronologia: 2010 fine lavori
Importo opere: € 75.500.000